天津医科大学附属肿瘤医院2010年收治2例双乳及腋下副乳腺同时发生的三原发性乳腺癌。结合病例阐述副乳腺癌的临床特征及处理。
【病例1】
1.临床资料
患者,女,43岁,自诉双腋下副乳腺发育,现发现双乳肿块2周入院。
(1)体格检查:左乳中上距乳头3.5cm可触及4.0cm×3.0cm×3.0cm肿块,质硬、边界不清、活动差;左腋下可触及多个肿块,最大径2.0cm,质地硬、边界清、活动差。右乳内上距乳头4cm可触及3.0cm×3.0cm×2.0cm肿块,质硬、边界不清、活动差;右腋下可触及多个肿块,最大径1.3cm,质地韧、边界清、活动较好。
(2)钼靶:双乳上方深部不规则肿块,考虑恶性;双腋下见明显肿大淋巴结。
(3)B超:双乳实性肿块,考虑恶性;双腋下见多发肿块,考虑为转移淋巴结。
(4)双乳肿块粗针穿刺病理诊断:左乳浸润性导管癌;右乳浸润性导管癌。
TE方案化疗后遂行保留胸大、小肌的双侧乳腺癌改良根治术及双腋窝淋巴结清扫术。手术切除标本大体摄像,10%甲醛液固定48小时(通常要新鲜标本解剖淋巴结。当不能排除副乳腺肿瘤时,需腋窝和乳房标本连续取材,故本例新鲜标本不解剖淋巴结)。
2.肉眼观察及取材
采取乳腺全切片病理取材诊断法,每隔5mm作一平行切面,每个切面上的乳腺组织均取材、制片观察;腋窝组织全部取材、制片观察。
(1)右侧乳腺癌改良根治术标本(图48-2):24.0cm×21.0cm×3.0cm,皮瓣14.5cm×6.5cm,乳头未见异常;内上1点钟距乳头4.5cm处,见1.6cm×1.5cm×1.2cm实性肿块,切面灰红色,质地硬,边界不清;右腋下脂肪组织6.0cm×4.0cm×2.5cm,其内见肿大淋巴结12枚,直径0.2~2.6cm。另见直径2.7cm孤立肿块,切面黄白色,质中等。
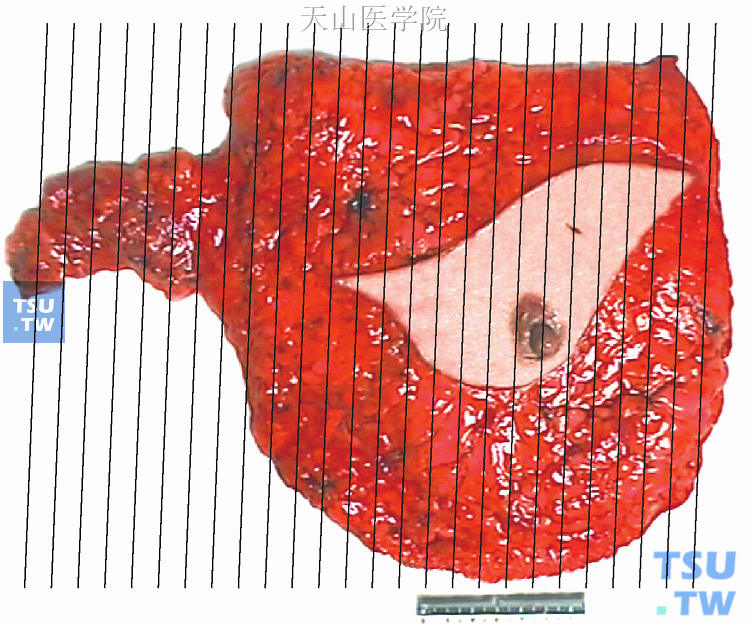
图48-2 右侧乳腺癌改良根治术标本取材
(2)左侧乳腺癌改良根治术标本(图48-3):30.0cm×24.0cm×2.0cm,皮瓣14.5cm×8.0cm,乳头未见异常;中上12点钟距乳头3.0cm处,见4.5cm×3.0cm×2.5cm实性肿块,切面灰白色,质地硬,边界不清;左腋下脂肪组织8.0cm×6.0cm×2.0cm,其内见肿大淋巴结14枚,直径0.2~2.5cm。另见直径2.5cm孤立肿块,切面灰白色,质地硬。
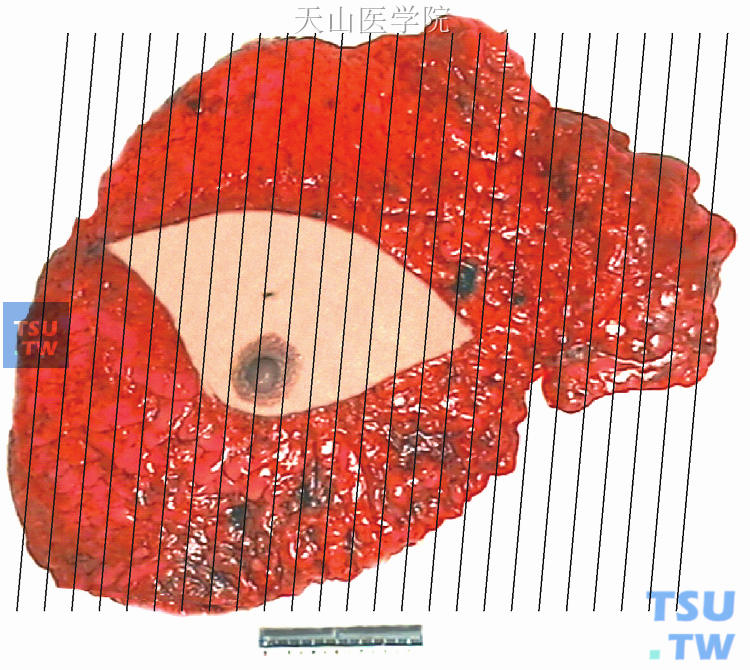
图48-3 左侧乳腺癌改良根治术标本取材
3.显微镜观察及病理组织学诊断
(1)右侧乳腺癌改良根治术标本
1)镜下观察:乳腺内上肿块组织实质多,间质少;癌细胞较大,呈圆形,核大,核分裂象少见,呈实性片状或宽大条索状;见导管原位癌成分(是确诊右侧乳腺原发性癌的有力依据,图48-4)。腋下肿大淋巴结12枚镜下均为淋巴结,其中1枚淋巴结内见癌转移。孤立肿块镜下未见淋巴组织,见乳腺组织、乳腺腺病及大汗腺化生改变(图48-5)。
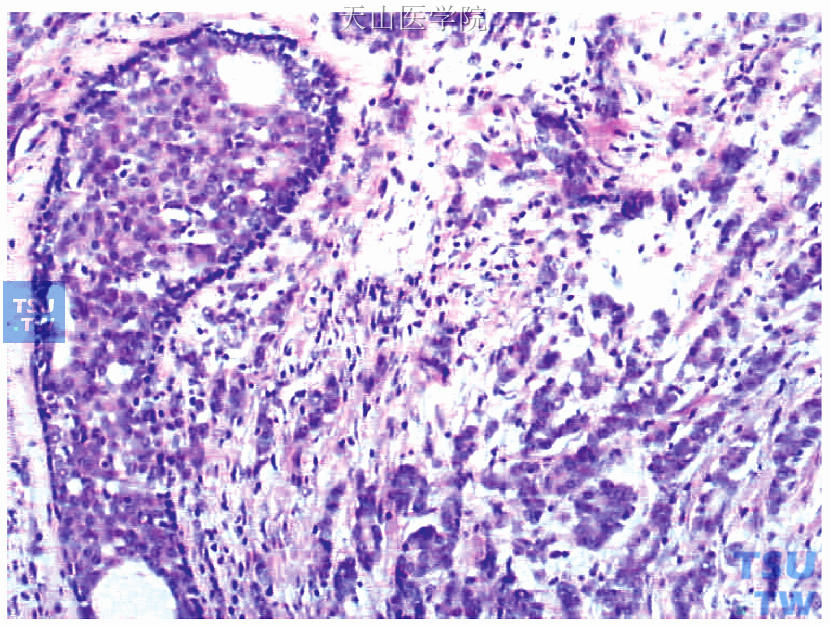
图48-4 右侧乳腺内上肿块为非特殊型浸润性导管癌Ⅱ级,图左侧见导管原位癌成分
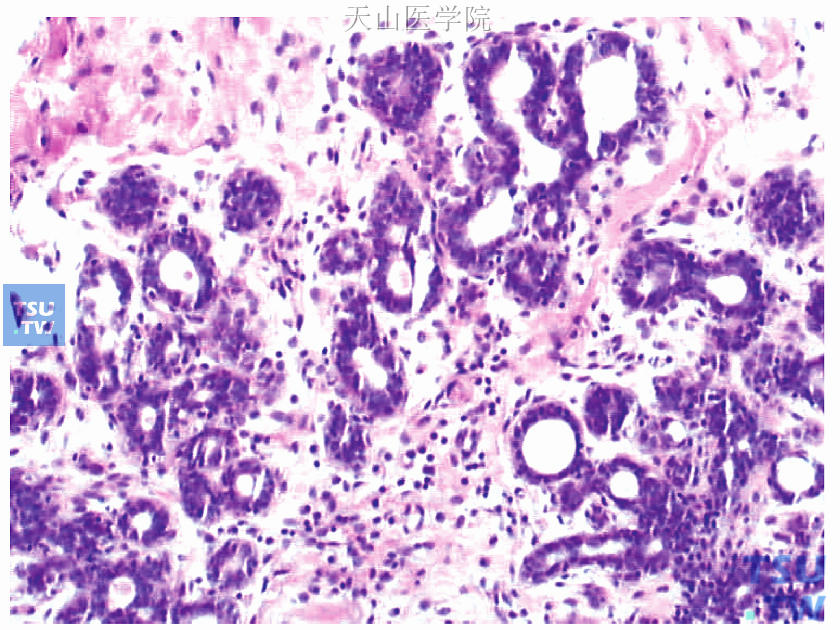
图48-5 右腋下肿块为副乳腺组织,呈腺病改变
2)病理组织学诊断:①右侧乳腺内上非特殊型浸润性导管癌,组织学Ⅱ级;乳头阴性,内下、外上、外下象限阴性;区域淋巴结,腋尖0/2,肌间0/2,腋下1/8;病理学分期为T1N1M0。②右腋下副乳腺腺病、大汗腺化生。
(2)左侧乳腺癌改良根治术标本
1)镜下观察:乳腺中上肿块癌细胞较大,核大,呈圆形,染色质增粗,分布不均,核分裂象少见。癌细胞排列成条索状,可见确诊为左侧乳腺原发性癌的有力依据即导管原位癌成分(图48-6)。左腋下肿大淋巴结14枚镜下均为淋巴结,未见癌转移。孤立肿物镜下未见淋巴结组织,而是由浸润性导管癌(Ⅱ级改变)的癌巢组成(图48-7),癌巢周边见残存的正常乳腺组织(是确诊左侧副乳腺原发性癌的有力依据,图48-8)。
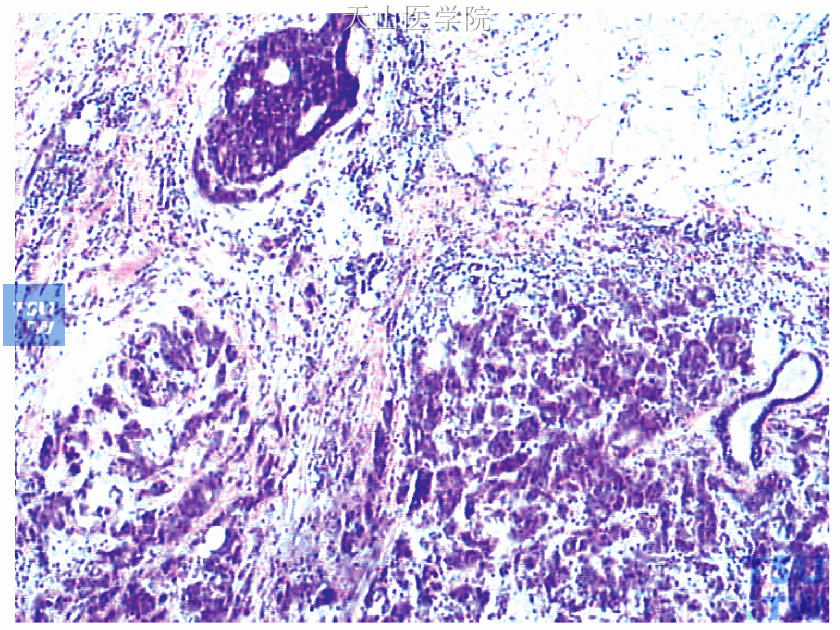
图48-6 左侧乳腺中上肿块为非特殊型浸润性导管癌Ⅱ级,图上方见导管原位癌成分
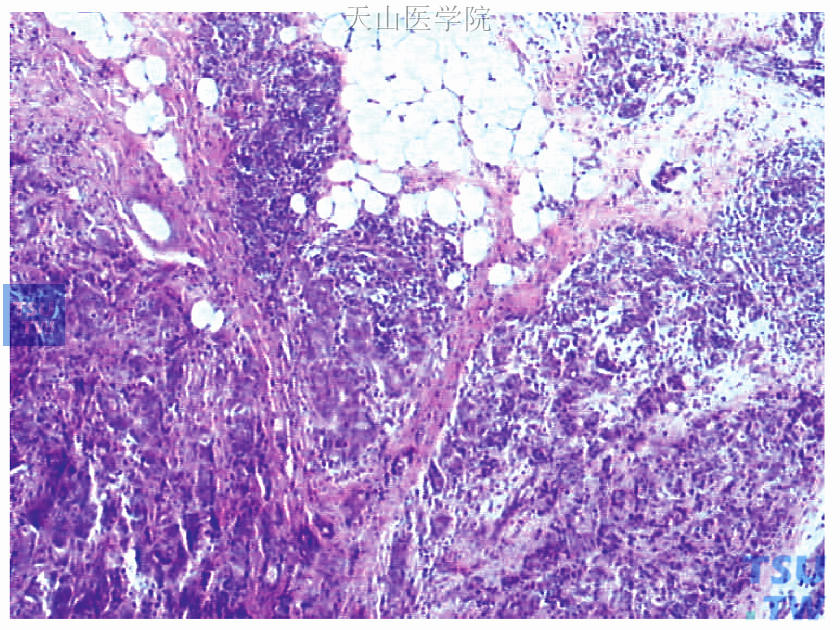
图48-7 左腋下肿块为非特殊型浸润性导管癌Ⅱ级(图下方),也见正常乳腺组织(图上方)
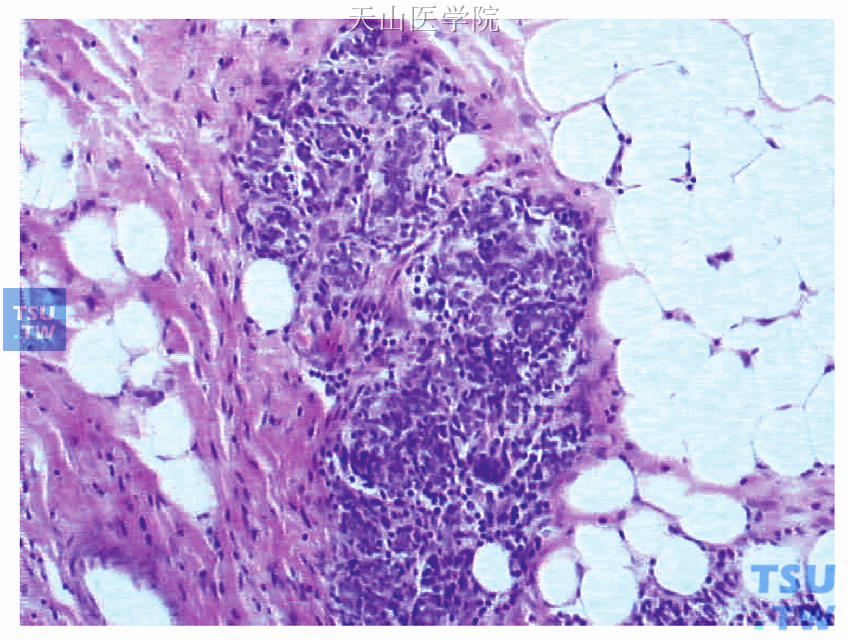
图48-8 为图48-7上方的放大图像,示癌巢周边残存的正常乳腺组织
2)病理组织学诊断:①左侧乳腺中上非特殊型浸润性导管癌,组织学Ⅱ级;乳头阴性,中下、中内及中外象限阴性;区域淋巴结,腋尖0/5,肌间0/0,腋下0/9;病理学分期为T2N0M0。②左腋下副乳腺非特殊型浸润性导管癌,组织学Ⅱ级。
4.免疫组化结果及分子分型诊断
对双侧乳腺及左副乳腺的肿瘤组织均采用LSAB法进行免疫组化染色,所用抗体为ER、PR、HER-2/neu、Ki-67和p53,以磷酸缓冲液(PBS)代替一抗作为阴性对照,同时每种抗体均用已知阳性切片作为阳性外对照,切片内的正常乳腺组织作为内对照。
(1)右侧乳腺内上浸润性导管癌的免疫表型:ER阳性细胞约占50%,中等强度着色;PR阳性细胞约占15%,中等强度着色;HER-2/neu阴性;Ki-67阳性细胞约占10%;p53阳性细胞<1%。分子分型为腔面A型。
(2)左侧乳腺中上浸润性导管癌的免疫表型:ER阳性细胞约占75%,中、强着色;PR阳性细胞约占15%,中等强度着色;HER-2/neu阴性;Ki-67阳性细胞约占10%;p53阳性细胞<1%。分子分型为腔面A型。
(3)左腋下副乳腺浸润性导管癌的免疫表型:ER阳性细胞约占80%,强着色;PR阳性细胞占约70%,中、强着色;HER-2/neu阴性;Ki-67阳性细胞约占10%;p53阳性细胞<1%。分子分型为腔面A型。
【病例2】
1.临床资料
患者,女,53岁,自诉右腋下副乳腺发育,右乳肿块5年,现发现左乳肿块1年入院。
(1)体格检查:左乳内上乳头旁可触及4.0cm×4.0cm×3.0cm肿块,质硬、边界不清、活动差;左腋下可触及多个肿块,最大径为1.8cm,质硬、界欠清、固定;右乳腺乳晕区可触及4.5cm×2.8cm×2.0cm肿块,质硬、固定,皮肤及乳头破溃,局部呈菜花状;右腋下可触及肿块5.0cm×1.8cm×1.5cm,质硬、边界不清、活动差。
(2)钼靶:双侧乳腺实性肿块,考虑恶性;右腋下实性肿块,考虑恶性。
(3)B超:双乳肿块均考虑为恶性肿瘤,伴双腋窝淋巴结肿大。
(4)双乳腺及右腋下肿块粗针穿刺病理诊断:双乳大汗腺癌;右腋下浸润性导管癌。CET方案化疗3个周期后,遂行右侧乳腺癌根治术Ⅱ+右胸壁植皮术+左侧乳腺癌根治术I甲。手术切除标本大体摄像,10%甲醛液固定48小时(通常要新鲜标本解剖淋巴结。当不除外副乳腺肿瘤时,需腋窝和乳房标本连续取材,故本例新鲜标本不解剖淋巴结)。
2.肉眼观察及取材
采取乳腺全切片病理取材诊断法,每隔5mm作一平行切面,每个切面上的乳腺组织均取材、制片观察;腋窝组织全部取材、制片观察。
(1)右侧乳腺癌根治术Ⅱ标本(图48-9):20.5cm×19.0cm×4.5cm,皮瓣18cm×9.0cm,乳头及乳晕区糜烂,乳晕区下方见1.8cm×1.2cm×0.5cm实性肿块,切面灰白色,质地硬,边界不清。腋下皮瓣4.0cm×1.2cm,其下方可见2.1cm×1.5cm×0.9cm孤立实性肿块,切面灰白色,质地硬,边界尚清;右腋下脂肪组织11.0cm×9.0cm×3.0cm,其内见肿大淋巴结17枚,直径0.3~2.5cm。

图48-9 右侧乳腺癌根治术Ⅱ标本取材
(2)左侧乳腺癌根治术I甲标本(图48-10):22.0cm×18.0cm×2.0cm,皮瓣8.0cm×6.5cm,乳头未见异常,内上10点钟乳头旁见1.5cm×1.0cm×0.7cm实性肿块,切面灰白色,质地硬,边界不清;左腋下脂肪组织8.0cm×5.0cm×2.0cm,其内见肿大淋巴结16枚,直径0.3~1.8cm。

图48-10 左侧乳腺癌根治术I甲标本取材
3.显微镜观察及病理组织学诊断
(1)右侧乳腺癌根治术Ⅱ标本
1)镜下观察:乳晕区肿块癌细胞变性、坏死,间质纤维组织增生、纤维化,残存的癌巢周围见大量的吞噬细胞和淋巴细胞,见导管原位癌成分(为确诊右侧乳腺原发性癌的有力依据,图48-11、图48-12)。大汗腺标记(GCDFP-15)免疫组化染色癌细胞质内见大量棕黄色颗粒(图48-13)。右腋下17枚肿大淋巴结均为淋巴结组织,其中1枚淋巴结内见癌转移。右腋下皮瓣下方肿块镜下为浸润性导管癌Ⅱ级(GCDFP-15免疫组化染色结果阴性),癌细胞高度变性、坏死,间质纤维组织增生及纤维化,癌巢周边见正常的乳腺导管(为确诊右侧副乳腺原发性癌的有力依据,图48-14)。
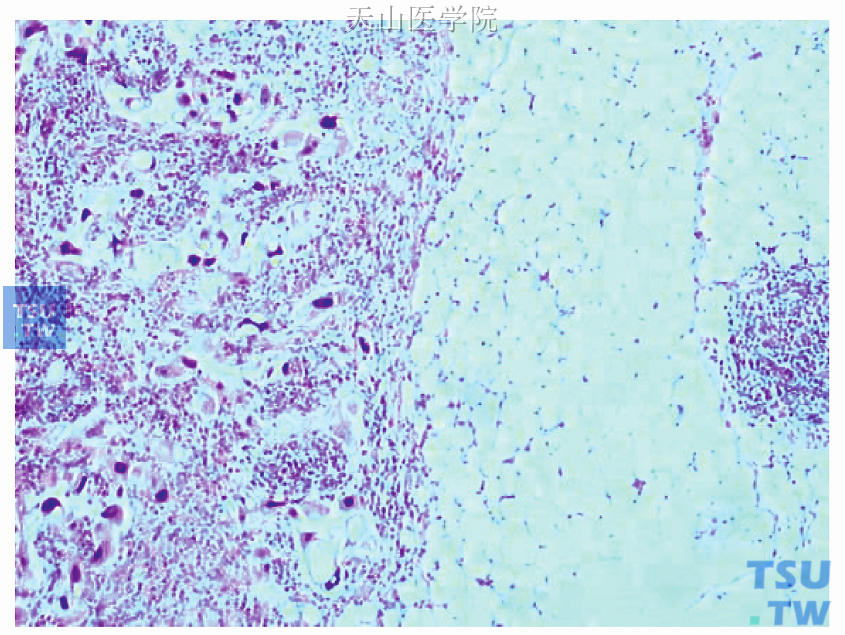
图48-11 右侧乳晕区肿块癌细胞变性、坏死,间质纤维组织增生、纤维化,残存的癌巢周围见大量的吞噬细胞和淋巴细胞
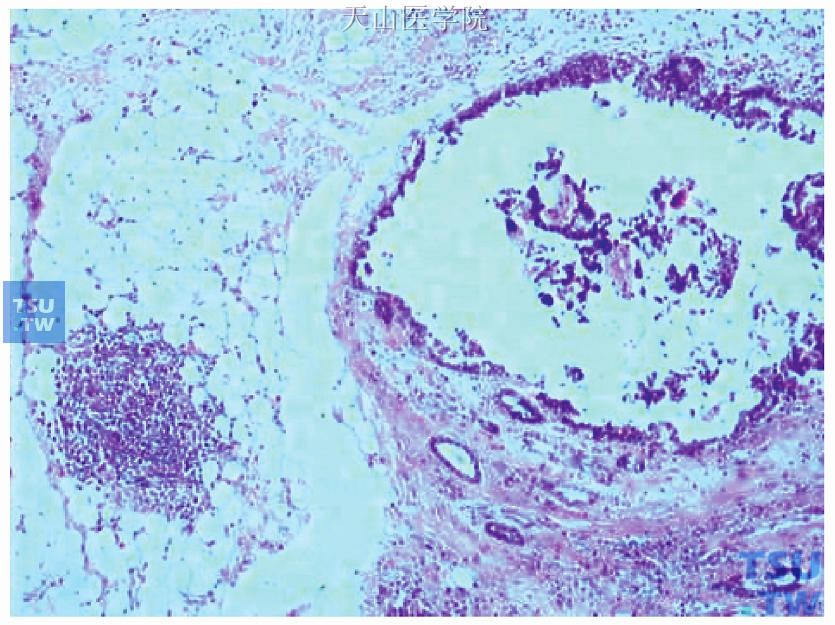
图48-12 为图48-11右侧延续部分,示乳头状型导管原位癌及周边的正常乳腺导管(图右侧)
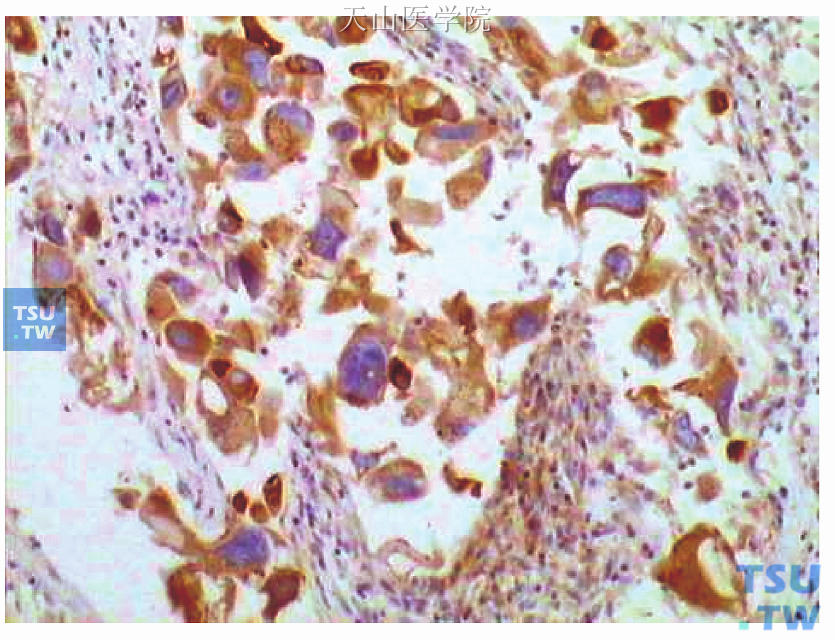
图48-13 为图48-11连续切片的GCDFP-15免疫组化染色,癌细胞胞质阳性
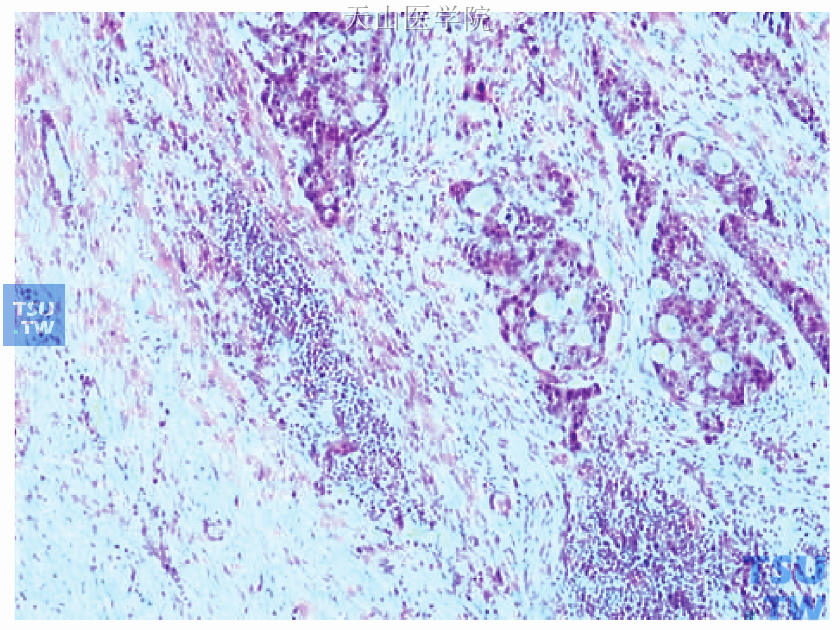
图48-14 右腋下肿块为浸润性导管癌Ⅱ级(图右侧)及周边残存正常乳腺导管(图左侧)
2)病理组织学诊断:①右侧乳腺乳晕区大汗腺癌,癌组织累及脂肪组织及皮肤;乳头及中上、中外象限大汗腺癌;中下象限导管原位癌;中内象限阴性;区域淋巴结,锁下0/6,后组0/7,腋尖0/4,肌间0/0,腋下1/17;化疗反应Ⅱ度。②右腋下副乳腺非特殊型浸润性导管癌,组织学Ⅱ级;化疗反应Ⅱ度。
(2)左乳癌根治术I甲标本
1)镜下观察:乳腺内上及乳晕区肿块癌细胞呈不同程度的变性,胞质肿胀、疏松,见大小不等的空泡;胞核肥大、深染,癌细胞排列成条索状,见导管原位癌成分(为确诊左侧乳腺原发性癌的有力依据,图48-15)。大汗腺标记(GCDFP-15)免疫组化染色癌细胞胞质内见大量棕黄色颗粒(图48-16)。左腋下肿大淋巴结16枚,其中6枚淋巴结内见癌转移,转移癌成分GCDFP-15阳性。
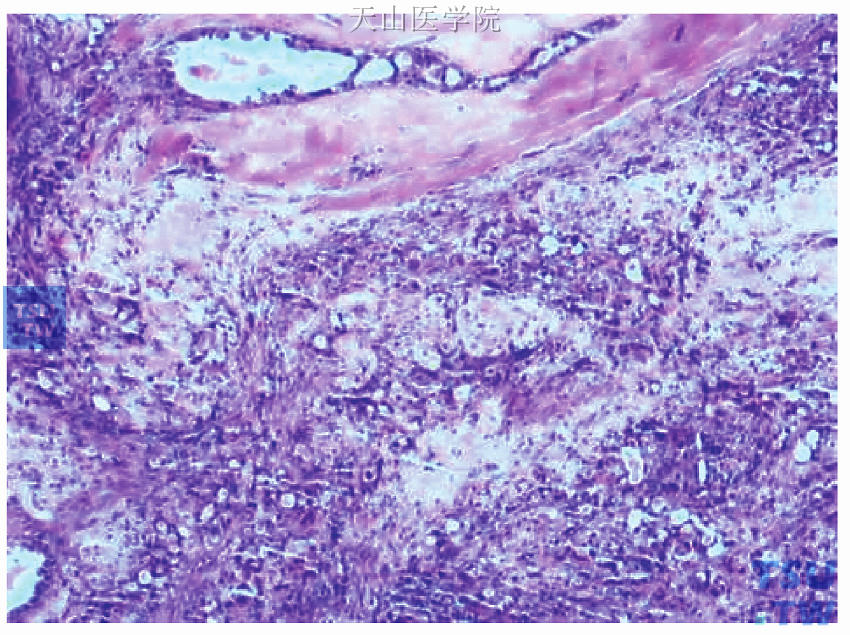
图48-15 左侧乳腺内上及乳晕区肿块癌细胞呈化疗反应I度改变,图上方见导管原位癌成分
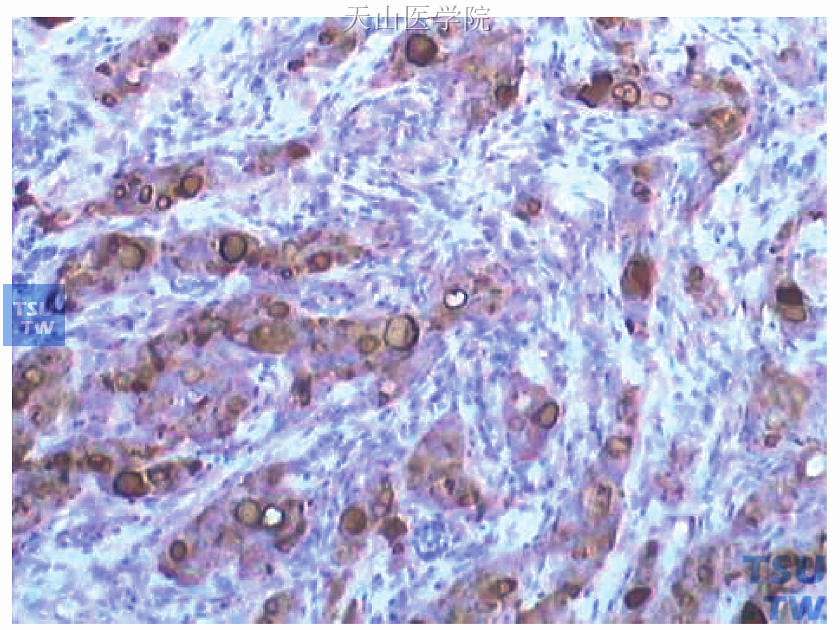
图48-16 为图48-15连续切片的GCDFP-15免疫组化染色,癌细胞胞质阳性
2)病理组织学诊断:左侧乳腺内上及乳晕区大汗腺癌,癌组织累及脂肪组织;乳头及外上、外下象限阴性;内下象限导管原位癌;区域淋巴结,腋尖1/3,肌间0/0,腋下6/16及软组织阳性;化疗反应I度。
4.免疫组化、FISH检测结果及分子分型诊断
对双侧乳腺及右副乳腺的肿瘤组织均采用
LSAB法进行免疫组化染色,所用抗体为ER、PR、HER-2/neu、Ki-67和p53,以PBS代替一抗作为阴性对照,同时每种抗体均用已知阳性切片作为阳性外对照,切片内的正常乳腺组织作为内对照。FISH检测同样配有阳性及阴性外对照及阴性内对照(癌旁的正常乳腺导管)。
(1)右侧乳腺乳晕区大汗腺癌的免疫表型:ER阳性细胞<1%;PR阳性细胞<1%;HER-2/neu 2+,FISH检测结果显示HER-2/neu基因扩增;Ki-67阳性细胞约占15%;p53阳性细胞约占90%。分子分型为HER-2/neu过表达型。
(2)右腋下副乳腺浸润性导管癌的免疫表型:ER阳性细胞<1%;PR阳性细胞<1%;HER-2/neu 3+,FISH检测结果显示HER-2/neu基因扩增;Ki-67阳性细胞约占50%;p53阳性细胞约占70%。分子分型为HER-2/neu过表达型。
(3)左乳腺内上及乳晕区大汗腺癌的免疫表型:ER阳性细胞占<1%;PR阳性细胞占<1%;HER-2/neu 3+,FISH检测结果显示HER-2/neu基因扩增;Ki-67阳性细胞约占20%;p53阳性细胞占约70%。分子分型为HER-2/neu过表达型。
